“A primeira vez que vi uma pessoa com paramiloidose, devia ter uns 13 anos, a pessoa andava de gatas, toda raspada, cheia de sangue”. A memória de Guilherme Lima, 52 anos, também ele portador de Polineuropatia Amiloidótica Familiar (PAF), comummente conhecida como paramiloidose, já não tem paralelo com os tempos atuais.
A paramiloidose é uma doença neurológica resultante de uma anomalia genética, e tem como consequência mais visível a perda de capacidades motoras, embora também afete, com regularidade e intensidade variáveis, o coração, os olhos, o intestino e outros órgãos. Afeta apenas 10 mil pessoas em todo o mundo, mas Portugal concentra 20 % dos casos, com particular incidência na zona da Póvoa de Varzim e Vila do Conde, onde poderá ter surgido a primeira mutação mundial.
Até ao início da década de 1990, não havia qualquer terapêutica para atrasar a progressão da doença e a esperança de vida rondava os 10 anos. Agora, o transplante hepático e a terapia medicamentosa retardam os efeitos da doença e aumentam a qualidade de vida dos doentes, mas a paramiloidose continua a ser incurável.
Uma doença, diferentes experiências
Jorge Cantão, 48 anos, e Jorge Gama, 51, recorreram ao transplante. Ambos vieram de São João da Madeira para participar na caminhada solidária promovida pela Associação Portuguesa de Paramiloidose a 16 de junho, Dia Nacional de Luta contra a Paramiloidose (e do falecimento do neurologista Mário Corino de Andrade, responsável pela descoberta da doença), em Vila do Conde. Para Jorge Cantão, a certeza chegou aos 20 anos, quando fez um teste e descobriu que era portador. Assistiu ao declínio da saúde do avô, mas a mãe, cujos sintomas só iniciaram por volta dos 30 anos, evitava o assunto: “A minha mãe, como isto era um tabu, nunca nos disse abertamente que era uma doença degenerativa, nem ela tinha muita informação. Isto há 20, 20 e tal anos, ainda não era muito falado”, descreve Jorge Cantão ao Gerador. Foi por volta dos 25 que a doença entrou realmente na sua vida: o formigueiro nos pés, o calor e o cansaço já não lhe permitiam a prática de exercício físico. Aos 30 anos, submeteu-se a um transplante hepático, e afirma ter uma qualidade de vida “praticamente normal”. É acompanhado em Cardiologia, Neurologia e Oftalmologia.

Jorge Gama assistiu ao falecimento da mãe e da irmã no espaço de três meses. No caso da irmã, o óbito deu-se depois do transplante. Jorge decidiu arrumar o assunto: "Eu esqueci a doença", assume. Quando, aos 36 anos, começou a emagrecer muito rapidamente, iniciou uma série de consultas e exames, mas a paramiloidose continuava arredada do pensamento. A situação durou até ser aconselhado a fazer um teste e descobrir que era portador. Em 2010, foi transplantado no Hospital de Santo António. Adquiriu insuficiência renal crónica após o transplante e tem também glaucoma, tendo já feito intervenções aos olhos. Tem também um pacemaker e sofre de diarreias constantes, que descreve como “bastante incapacitantes”.
A experiência de Nuno Cruz, 41 anos, começou da mesma forma: com um emagrecimento rápido. Só que, ao contrário de Jorge Gama, Nuno já tinha um teste positivo quando se deu conta desse fenómeno. Atrás do emagrecimento veio o que descreve como uma falsa sensibilidade ao frio e ao calor, dos joelhos até aos pés. Vieram também as diarreias e a sensação de picadas nos pés e nas pernas. Em 2006, com 23 anos, fez o primeiro transplante hepático, mas o corpo rejeitou o órgão, e em 2015 faria novo transplante. Numa conversa com o Gerador por videochamada, o bombeiro, natural do distrito de Leiria e residente em Pombal, conta que está de baixa há dois anos pelo facto de a doença ser incompatível com a exigência física da profissão.
Já depois do transplante, sofreu uma convulsão que durou cerca de três minutos. Não ficou, contudo, demonstrada relação com a doença: os exames que realizou não detetaram depósito de amiloide no cérebro, apenas resíduo. Já nos olhos, o depósito está confirmado. Nuno já foi intervencionado, mas continua a ser acompanhado porque existe o risco de uma evolução para glaucoma. Também há depósito no baço, coração e intestinos. Nuno sofre igualmente de diarreias, sobretudo associadas à ingestão de certos alimentos, mas consegue controlar esses episódios com medicação adequada.
Apesar do acompanhamento médico disponibilizado, Nuno sente que seria importante haver mais um centro especializado em Paramiloidose, que abrangesse os doentes da zona centro. Aquando da conversa com o Gerador, em junho, o paciente tinha uma consulta agendada para agosto. Neste período, queixa-se de ter tido algumas complicações mas mesmo assim não ter conseguido um reagendamento ou um contacto com o neurologista que o acompanha. Outra das queixas de Nuno Cruz é o que descreve como uma desvalorização da doença: “Há muito médico que não tem conhecimento do que é esta doença e quão grave é para a pessoa”, afirma, exemplificando com as palavras do seu médico de família: “Olhe, desculpe Nuno, mas no que diz respeito à sua doença, você sabe mais do que eu”.
Da prevalência na Póvoa de Varzim ao diagnóstico no Porto
A paramiloidose é uma doença rara, estimando-se que afete menos de 10 mil pessoas a nível mundial, com 20 % dos casos concentrados em Portugal. A zona da Póvoa de Varzim / Vila do Conde, no distrito do Porto, apresenta o foco mais significativo da doença, com uma prevalência estimada de 22,93 casos por cada 100 mil habitantes. Era da Póvoa de Varzim a mulher de 37 anos que, em 1939, se dirigiu ao Hospital de Santo António, no Porto, com sintomas neurológicos sem enquadramento nas patologias até aí conhecidas, mas ainda assim comuns na sua região. Por se manifestar primeiro nos membros inferiores, dizia-se na região que aquelas pessoas sofriam da “Doença dos Pezinhos” ou “Mal dos Pezinhos”. A mulher foi examinada pelo neurologista Mário Corino de Andrade, que nos anos seguintes examinou vários casos e se dedicou à investigação. Em 1942, a autópsia a um dos seus pacientes revelou a presença da substância amiloide em vários tecidos. Dez anos depois, o neurologista publicava a sua descoberta na revista científica Brain, num artigo intitulado A Peculiar Form of Peripheral Neuropathy - Familiar Atypical Generalized Amyloidosis With Special Involvement of the Peripheral Nerves. A doença ficou conhecida como Polineuropatia Amiloidótica Familiar (PAF) de tipo I (ou português) e também como Doença de Corino de Andrade.

Disseminação internacional
A PAF tipo I (associada à mutação genética Val30Met, que designa a substituição do aminoácido valina pelo aminoácido metionina na posição 30), ou de “tipo português”, é também a mais comum no Oeste Europeu e no Japão. É possível que a mutação original se tenha dado na Póvoa de Varzim (o que explicaria a elevada prevalência) e que a disseminação internacional do gene mutante se tenha dado na época dos Descobrimentos, o que também explica o aparecimento da doença nos continentes americano e africano.
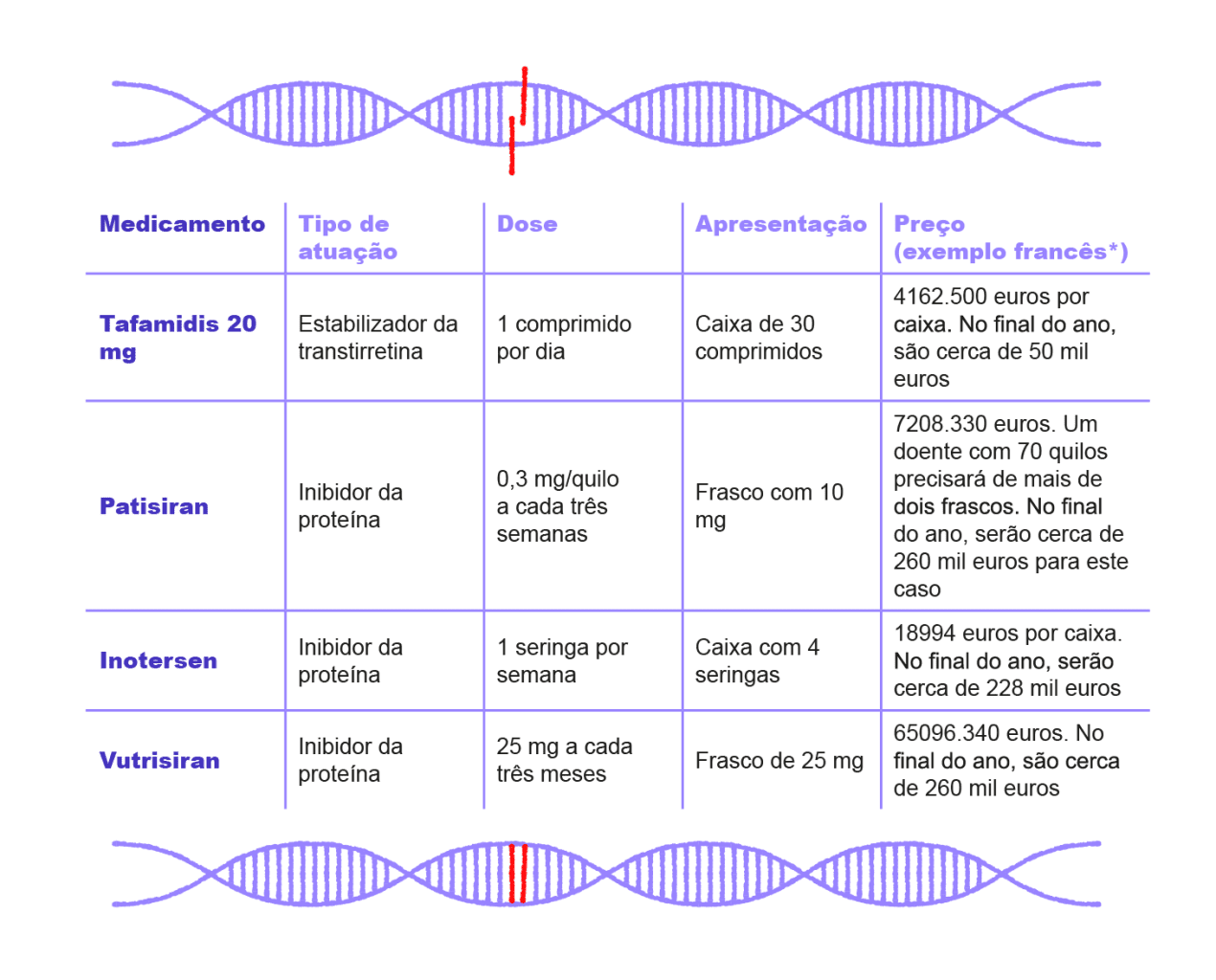
O foco sueco poderá ter tido origem nas incursões dos Vikings na Península Ibérica. Em Portugal, os focos da doença acompanham as rotas dos pescadores pelo litoral, não sendo, por isso, difícil de entender a prevalência em zonas como Viana do Castelo ou Figueira da Foz. A agricultura e o comércio explicam também a concentração de doentes em Barcelos e Braga. A vila de Unhais da Serra, no município da Covilhã, apresenta igualmente um foco significativo, o que pode justificar-se pela existência de termas na Serra da Estrela procuradas por doentes reumáticos. Após a caracterização da doença, por Corino de Andrade, em 1952, ainda seria preciso aguardar quase 40 anos pelo primeiro tratamento, o transplante hepático, realizado pela primeira vez num doente de paramiloidose em 1990, na Suécia. O procedimento teve início em Portugal em 1992, nos Hospitais da Universidade de Coimbra e no Hospital Curry Cabral, em Lisboa. A proteína mutada é produzida primordialmente no fígado (cerca de 90%), pelo que a substituição do órgão por outro saudável, desde que a intervenção seja feita numa fase precoce da doença, contribui para estabilizar os doentes. Contudo, os riscos associados a este tipo de intervenção instaram ao desenvolvimento de terapias farmacológicas. A primeira foi o fármaco Tafamidis (a designação comercial é Vyndaqel), autorizado em Portugal em 2012, que atua como um estabilizador da proteína mutada. Seguiu-se o Patisiran (Onpattro na sua designação comercial), e o Inotersen (de nome comercial Tegsedi), ambos em circulação em Portugal desde 2020. Estes dois últimos atuam como inibidores da produção da proteína. A estas opções junta-se agora o Vutrisiran (de nome comercial Amvuttra), também um inibidor da proteína, aprovado para estadios 1 e 2.
Como se adquire a doença?
A paramiloidose decorre de uma mutação no gene que comanda a transtirretina, uma proteína produzida predominantemente no fígado, cuja função é o transporte de vitamina A e da hormona tiroideia. Quando essa mutação acontece, a proteína torna-se mais suscetível a formar depósitos de amiloide, responsáveis pela degradação dos tecidos de diferentes zonas do corpo. Essa deposição ocorre sobretudo nos nervos periféricos, responsáveis pela ligação entre o cérebro e a espinal medula, e o coração, que pode ter o seu ritmo alterado ou sofrer uma miocardiopatia infiltrativa, ou seja, uma doença cardíaca causada pela infiltração de amiloide. A transmissão é dominante: basta que um dos pais seja portador da mutação para que os filhos tenham 50 % de probabilidades de a herdar.
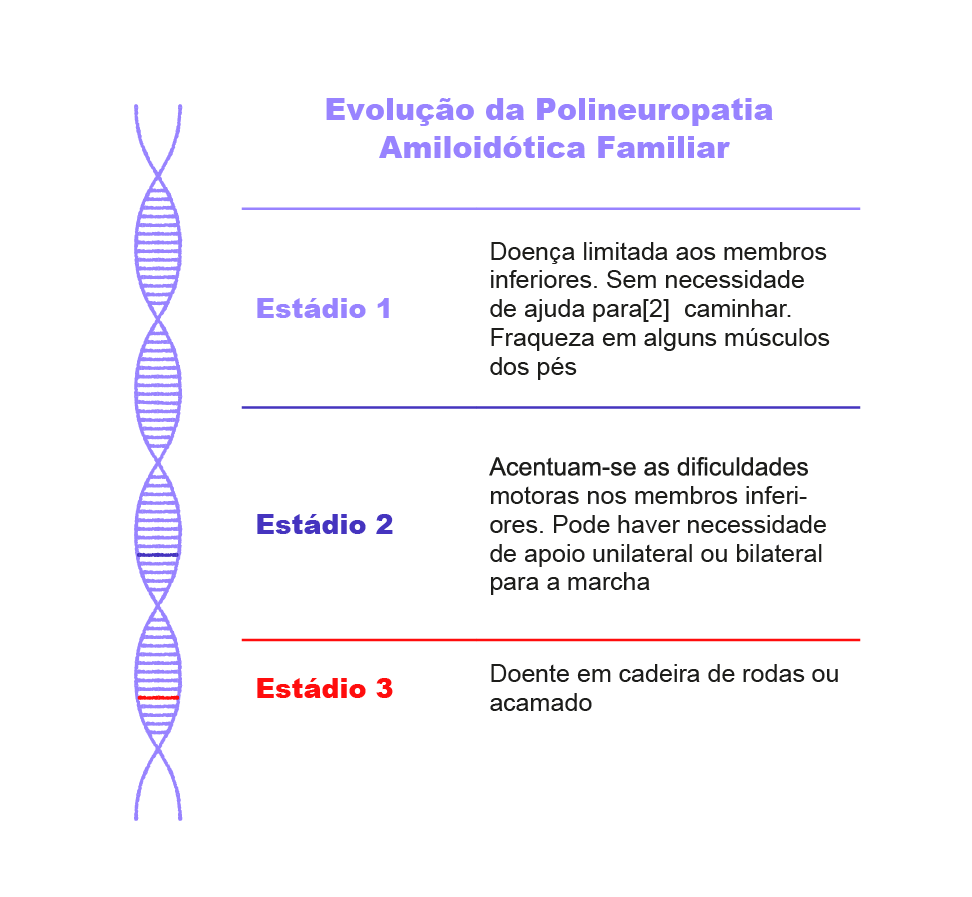
O diagnóstico e o aconselhamento genético
A primeira etapa do diagnóstico da Polineuropatia Amiloidótica Familiar é a realização de um teste genético que permite ao utente saber se é portador da mutação responsável pelo desenvolvimento da doença. Para além de consultas de genética existentes em meio hospitalar, o Centro de Genética Preditiva e Preventiva do Instituto de Biologia Molecular e Celular (CGPP-IBMC), no Porto, também dispõe deste serviço, bem como de aconselhamento genético.
Milena Paneque licenciou-se em Psicologia em Cuba, onde também concluiu um mestrado em aconselhamento genético, uma área que, naquele país, é permitida a psicólogos, médicos e enfermeiros, por serem entendidas como áreas complementares dentro do aconselhamento genético, que inclui não só aspetos clínicos mas também de comunicação com doentes e familiares. Foi a primeira profissional desta área em Portugal e tem-se batido pelo desenvolvimento da profissão no nosso país, sobretudo através da Associação Portuguesa dos Profissionais de Aconselhamento Genético, a que preside. É codiretora do mestrado do Instituto de Ciências Biomédicas Abel Salazar (ICBAS) nesta área, o único do país e um dos cinco na Europa. No CGPP, dá continuidade à experiência trazida de Cuba em testes preditivos ou pré-sintomáticos, que servem para identificar portadores de condições neurodegenerativas, como a PAF.
O aconselhamento genético começa antes da realização do teste e nem sequer tem de culminar dessa forma, se tal for o desejo do utente: “Não é obrigatório fazer o teste uma vez que se tem uma consulta de aconselhamento. É precisamente o fim de informar ou de permitir decisões informadas que estas consultas perseguem”, esclarece Milena Paneque em entrevista ao Gerador.
Um familiar direto de um portador de PAF poderá realizar o teste no CGPP por sua conta ou solicitar referenciação junto do médico de família para o efeito. O teste só poderá ser realizado por decisão do próprio utente, pelo que os pais não podem submeter filhos menores a este teste. Só a partir dos 18 anos é possível tomar essa decisão. “Uma informação tão irreversível, tão impactante e numa etapa em que a criança não tem recursos emocionais e até de compreensão, com toda a sua dimensão, daquilo que está a fazer, não é saudável”, sublinha a investigadora, embora reconheça que os adolescentes possam colher benefícios de acompanharem os adultos à consulta, conversar com os profissionais de aconselhamento genético e ser parte do processo de comunicação intrafamiliar. Para além do impacto emocional, a PAF é uma doença de início tardio, ou seja, começa a manifestar-se, tipicamente, entre os 25 e os 40 anos, pelo que não haveria benefício clínico em realizar o teste na infância, ainda que o assunto seja alvo de debate na comunidade científica.
Milena Paneque corrobora a experiência de Nuno Cruz relativamente ao desconhecimento sobre a doença, e lembra que a formação em genética se resume, muitas vezes, a uma cadeira no terceiro ano do curso de Medicina. A essa parca formação, que dificulta a identificação rápida de situações suscetíveis de referenciação, junta-se o desconhecimento da existência dos testes: “Aqui no norte de Portugal, existem ainda especialistas de Medicina Geral e Familiar mas não só, profissionais de muitas especialidades de Medicina, que desconhecem que existe um teste pré-sintomático, que estas pessoas podem vir a saber antecipadamente se vão ter ou não sintomas, e que por isso põem em causa passar ou não o P1”, exemplifica. Para colmatar estas lacunas, o CGPP tem desenvolvido um trabalho de proximidade com a Associação Portuguesa de Medicina Geral e Familiar, no sentido de disseminar conhecimento e potenciar sinergias.

Procriação Medicamente Assistida para travar a transmissão da doença
O motivo que leva algumas pessoas a realizar o teste é procurar garantir que, caso sejam portadores de PAF, não transmitem a doença aos filhos. Isso é possível através do Diagnóstico Genético Pré-Implantação, uma técnica de Procriação Medicamente Assistida que permite detetar uma alteração específica em embriões antes da sua transferência para o útero, isolando essa alteração e evitando a sua transferência. Contudo, Milena avisa que o tempo de espera é longo e o número de tentativas limitado, pelo que a solução pode não chegar atempadamente a todos os casais que a desejem.
Que fármacos existem e o que os diferencia?
São cerca de 300 os doentes seguidos no Centro de Referência da Paramiloidose da Unidade Local de Saúde de Santa Maria, em Lisboa, cuja coordenação está a cargo da neurologista e neurofisiologista Isabel Conceição. A estes, juntam-se cerca de 200 portadores assintomáticos.
O surgimento dos fármacos vai deixando o transplante para segundo plano, ainda que a opção esteja sempre em cima da mesa: “O transplante acaba por ser uma coisa que neste momento os doentes não querem fazer”, explica Isabel Conceição ao Gerador por videochamada. Ainda há, contudo, doentes com um histórico familiar positivo que manifestam vontade de avançar para este tipo de terapêutica.
A 14 de agosto, quando o Gerador solicitou estes dados à coordenadora do centro de referência, havia cerca de 80 doentes em Tafamidis, 50 em Patisiran e seis em Inotersen. Isabel Conceição descreve o Tafamidis como “um medicamento muito seguro e que tem uma eficácia relativamente boa nas fases muito precoces da doença”. Para doentes com algum grau de fraqueza muscular e os que já precisam de apoio para andar, “a indicação será fazer aquilo que nós chamamos não os estabilizadores da proteína, mas aqueles que vão diminuir a produção da proteína [em cerca de 80 %], e esses são quer o Patisiran quer o Inotersen”, esclarece a neurologista. A diferença é que o Patisiran pode ser dado em estadio 1, nos casos em que o paciente já apresenta “algum envolvimento motor”, e o Inotersen em estadio 2, ou então em estadio 1 caso não responda ao Tafamidis. A neurologista alerta, contudo, que nenhum dos fármacos disponíveis até ao momento tem a capacidade de ultrapassar a barreira cranioencefálica e controlar a deposição de amiloide nos olhos ou no sistema nervoso central, uma deposição autónoma, não relacionada com o fígado. É por essa razão que os doentes são acompanhados em Oftalmologia e submetidos, por exemplo, a cirurgias oculares.
O modo de administração destes medicamentos também difere substancialmente: o Tafamidis é um comprimido que o doente toma em casa, diariamente. Já o Patisiran é administrado por técnicos de saúde no hospital de dia, por via endovenosa, a cada três semanas. O Inotersen é de administração subcutânea, uma vez por semana, podendo o doente administrar o medicamento no seu domicílio.
Embora o grau de eficácia do Patisiran e do Inotersen se tenha revelado semelhante nos ensaios clínicos, o Inotersen apresenta mais efeitos secundários: o doente tem necessidade de fazer análises a cada duas semanas porque o nível de plaquetas pode diminuir e, consequentemente, aumentar o risco de hemorragia. Também pode haver efeitos indesejáveis a nível renal.
Corino de Andrade - Cronologia de uma descoberta
Mário Corino de Andrade nasceu em Beja em 1906. Terminou a licenciatura em Medicina em 1929 e, após ter trabalhado fora do país, em 1939 criou uma consulta bissemanal de Neurologia no Hospital de Santo António, no Porto. Nesse mesmo ano, observou uma mulher da Póvoa de Varzim com uma “forma peculiar de neuropatia periférica”. Passou vários anos a estudar o problema e a observar doentes. Em 1951, foi detido pela PIDE e passou meses preso por “actividades subversivas e ligações ao Partido Comunista”. Egas Moniz escreveu-lhe: “Sei da infâmes restrições de que, além da prisão, tem[4] sofrido. Mas nada posso infelizmente fazer. E na hora em que ia apresentar em Paris um dos mais belos trabalhos clínicos que se têm realizado em Portugal e que imortalizará o seu nome! Mas que fazer? Agora chegou a vez dos médicos! Um horror! ”. Em 1952, publicou o seu trabalho pioneiro na revista Brain. Morreu em junho de 2005.
Fonte: Sinapse - Publicação da Sociedade Portuguesa de Neurologia (vol. 6, nº 1, suplemento 1, maio de 2006 - dedicado ao centenário do nascimento de Corino de Andrade)
Quais os medicamentos disponíveis para o tratamento da PAF e o que os diferencia?
Como é gerido o acesso a cada um dos medicamentos?
Lídia Silva tem 46 anos e é natural da Póvoa de Varzim. Veio à caminhada solidária da Associação Portuguesa de Paramiloidose acompanhada da irmã, também portadora da doença, e da mãe. O pai faleceu aos 33 anos na sequência da doença, numa época em que o transplante hepático ainda não era uma opção. Na sua casa, a doença não foi tabu, portanto Lídia e a irmã sabiam que um dia iriam fazer um teste e possivelmente teriam de lidar com a doença. Para Lídia, essa certeza chegou por volta dos 20 anos, ainda que os sintomas tenham começado a manifestar-se só a partir dos 30. Uma biópsia ao lábio confirmou o depósito de amiloide. Aos 40 anos, e quando o Patisiran ainda se encontrava em testes, iniciou o Tafamidis. Entretanto, afirma que o medicamento “parou de fazer o efeito esperado” mas continua sem acesso ao Patisiran por supostos constrangimentos financeiros: “a direção do hospital, se não tem orçamento, tem de falar com a tutela para libertar mais verba. Nós merecemos, eu mereço ter uma qualidade de vida melhor do que a que tenho”, sublinha ao Gerador.
O assunto foi alvo de uma reportagem emitida pelo programa Prova dos Factos, da RTP, no dia 7 de junho. Os doentes ouvidos na peça, utentes, tal como Lídia Silva, do Centro de Referência de Paramiloidose Familiar da ULS de Santo António, no Porto, queixam-se de só terem acesso ao Patisiran quando já apresentam limitações significativas. A coordenadora da unidade, a neurologista e neurofisiologista Teresa Coelho, confirmava estar limitada nas suas opções terapêuticas, com os doentes a passar para Patisiran apenas quando apresentavam “progressão significativa com impacto funcional”, ou seja, numa fase em que o doente “vai adquirir défices neurológicos que não regridem”. Na peça, a médica ressalvava não se tratar de um problema do Santo António, mas do SNS, que tinha de garantir um tratamento equitativo para os doentes. A neurologista Isabel Conceição, também ouvida na reportagem, admitia a restrição financeira como possível explicação para a diferença de tratamento, sublinhando que a sua unidade tem apenas um terço dos doentes do centro de referência do norte.
Teresa Coelho recusou o pedido de entrevista do Gerador. O hospital também não confirmou o número de doentes seguidos na unidade. Numa resposta enviada por email, o gabinete de imprensa apenas partilhou os critérios de utilização de Patisiran e Inotersen, consensualizados pela Comissão de Farmácia e Terapêutica local e as responsáveis da Unidade Corino de Andrade, tendo por base os critérios de utilização aprovados para utilização no SNS e as recomendações da Comissão Nacional de Farmácia e Terapêutica. Segundo essas recomendações, o fármaco pode ser dado a doentes que tenham começado por fazer Tafamidis mas tenham progredido para estadio 2, doentes em estadio 1 que manifestem intolerância grave ao Tafamidis ou ainda doentes em estadio 1 mas já com compromisso motor ou com outros órgãos afetados.
Ao Gerador, Isabel Conceição explica que “a grande maioria dos doentes, ao fim de algum tempo, acaba por ter de sair do Tafamidis por progressão da doença”, mas sublinha ter doentes a tomar este medicamento desde 2012 que estão “extremamente estáveis”, pelo que não se pode generalizar. A neurologista reconhece que o Patisiran e o Inotersen são “substancialmente mais onerosos” do que o Tafamidis, ainda que o preço final seja confidencial. Afirma, contudo, que não tem tido grandes problemas com o processo de decisão, sempre feito em articulação com a Comissão de Farmácia e Terapêutica do hospital, a quem compete escrutinar a intenção de mudar de fármaco: “Habitualmente, não tenho grande problema mas já tive doentes [com cuja alteração] a Comissão de Farmácia e Terapêutica não concordou e tive de voltar atrás na minha decisão ou rebater a minha decisão clínica”, esclarece.
A importância da fisioterapia
Foi numa ida à praia que Guilherme Lima deu conta do início dos sintomas: “Meto o pé na água e não sinto a frescura da água. Só quando a água passou por cima do meu pé é que eu senti”, recorda ao Gerador. Tinha 38 anos, mas soube pouco depois dos 20 que era portador. A mãe, natural da Póvoa de Varzim, viu uma irmã adoecer. Ambas fizeram o teste e descobriram que eram portadoras. A Guilherme aconteceu o mesmo, ao contrário dos seus dois irmãos. Hoje, reside em Esposende, no litoral do distrito de Braga, e integra o núcleo local da Associação Portuguesa de Paramiloidose.
Com o Tafamidis em ensaios clínicos, decidiu esperar e não se submeter aos riscos de um transplante. Durante os cinco anos que aguardou até iniciar o Tafamidis, a doença progrediu. Agora, Guilherme precisa de uma canadiana para o auxiliar na marcha, às vezes duas. Deixou de conseguir andar de bicicleta ou correr. Teve de pedir a reforma antecipada porque as limitações físicas deixaram de ser compatíveis com a condução de um camião carregado de combustíveis, cuja escada deixou inclusivamente de conseguir subir. Chegou a participar num ensaio clínico do Inotersen, mas os efeitos secundários ditariam a mudança para Patisiran: “Não piorei, estabilizou a doença. Parou. Eu precisava disto quando tinha 39 anos”, resume Guilherme ao Gerador.
Uma vez a cada três semanas, Guilherme desloca-se ao Centro de Referência de Paramiloidose do Porto para receber o tratamento. Os seus sinais vitais são avaliados e é-lhe administrada medicação para acautelar efeitos secundários. Após a administração do Patisiran, ainda permanece 20 minutos a meia hora no hospital em vigilância.
Ao todo, Guilherme fica cerca de quatro horas numa sala com capacidade para mais 11 doentes. Também faz fisioterapia, e sente que seria importante um apoio estruturado a nível ocupacional: “Ter aquele modelo como os miúdos que vão para a creche ou os idosos, ter um acompanhamento onde se vai buscar o doente e mantê-lo ocupado todo o dia, nem que seja a fazer um passeio, uma atividade qualquer”, exemplifica. Guilherme tem uma rede familiar e de amizades que o apoia, mas conhece casos em que isso não acontece, o que pode ser particularmente complexo nas fases mais avançadas da doença, quando já não há mobilidade. “Conheço casos de pessoas que praticamente estão sozinhas. A pessoa não tem mobilidade, como é que se vai mexer em casa?”, questiona, adiantando que a Santa Casa da Misericórdia acaba por ser uma solução frequente nos últimos anos da doença.
Miguel Silva, tesoureiro da direção nacional da Associação Portuguesa de Paramiloidose, também vê a fisioterapia como uma área fundamental: “Há doentes que têm apostado e com resultados muito positivos, que têm mostrado interesse e têm investido nessa área. Acho que deveria haver uma maior consciencialização da importância dessa atividade e, para além disso, haver disponibilidade de uma rede de clínicas que pudessem assistir os doentes nessa área”, considera, em entrevista concedida ao Gerador após a caminhada de junho em Vila do Conde.
A associação tem um protocolo com uma clínica fisiátrica em Braga que confere prioridade a estes doentes no tratamento, mas acaba por se circunscrever sobretudo a quem é daquela região. Miguel adiantou também haver um estudo em curso, no âmbito de um doutoramento, acerca da utilidade da fisioterapia nestes doentes. Este trabalho será ainda o mote para a associação começar a organizar sessões de exercício físico à distância, que poderão adquirir um caráter contínuo caso se revelem frutíferas. A atividade à distância ganhou, aliás, fôlego após a pandemia. Embora longe da rede estruturada que Guilherme Lima ambiciona, a associação já fez um workshop de terapia ocupacional, que tenciona repetir, para além de alargar as áreas de intervenção, por exemplo, à Psicologia, ou até promover sessões sem tema. As reuniões tidas até ao momento acabam por desembocar em tempo extra de conversa que constitui, para Miguel Silva, um momento importante de partilha: “Acaba por ser uma reunião de doentes muito interessante, e estamos a tentar criar este hábito porque há também uma faixa de doentes que muitas vezes não querem saber, afastam-se, não querem saber da doença e obviamente que se compreende, mas de alguma forma tentamos ir eliminando alguns mitos e algumas barreiras que existem”, concretiza.
O dirigente associativo de 47 anos é, também ele, portador da doença. Sendo transplantado, não faz terapia medicamentosa, mas assume o acesso aos medicamentos como uma das grandes lutas da associação, advogando o acesso ao Patisiran logo desde o estadio 1. “A questão é política, é financeira também, e é sobretudo a questão da não disponibilidade de hospitais de dia para tratar todos os doentes”, sintetiza Miguel Silva. Segundo a informação transmitida pelo dirigente ao Gerador, havia, à data da entrevista, cerca de 20 doentes em lista de espera para iniciar o Patisiran, só na área de influência do hospital de Santo António. Mas Miguel Silva adverte que serão mais, porque assim que os 20 iniciarem tratamento, outros casos surgirão.
Uma das formas de alargar o acesso é a política de descentralização da administração do medicamento iniciada há cerca de ano e meio. Os doentes continuam afetos aos centros de referência do Porto e de Lisboa, mas podem agora receber o medicamento nos hospitais da Figueira da Foz, Barcelos, Braga e Seia. À data da conversa com Miguel Silva, estava também para breve o alargamento da iniciativa ao Hospital de Faro. O objetivo da associação é agora alargar esta possibilidade a outros hospitais e também aumentar o número de vagas nos hospitais onde a toma já é possível.
Embora seja a área geográfica com maior concentração de doentes, os hospitais da Póvoa de Varzim e de Vila do Conde ainda não contemplam essa possibilidade, mas fazem parte do universo de unidades de saúde que a associação tem vindo a contactar nesse sentido, com o objetivo último de reduzir ou, idealmente, eliminar a lista de espera. Do conjunto de perguntas enviadas pelo Gerador ao hospital de Santo António também fazia parte a avaliação do impacto que os protocolos estabelecidos com outras unidades de saúde tiveram na lista de espera, mas também aqui não houve resposta.

Novo medicamento, menos logística
Quando o Gerador entrevistou os intervenientes desta reportagem, incluindo Miguel Silva, a aprovação do Vutrisiran estava ainda pendente, mas o dirigente apontava ser esta “a solução definitiva para estas limitações”. O fármaco, aprovado desde 2022 pela Agência Europeia do Medicamento (EMA) para os estadios 1 e 2 da doença, atua como um inibidor da transtirretina, à semelhança do que acontece com o Patisiran e o Inotersen. Apresenta, no entanto, vantagens ao nível da administração e da logística envolvida: embora requeira um profissional de saúde, a via é subcutânea, não endovenosa como acontece com o Patisiran, o que simplifica o processo. Além disso, a administração é feita de modo muito mais espaçado: apenas uma vez a cada três meses. Isabel Conceição esclareceu ao Gerador que os doentes terão de se deslocar ao hospital para receber o tratamento, mas tratando-se de um subcutâneo, o processo não implica uma estadia no hospital de dia, pelo que os recursos hospitalares serão libertados mais rapidamente. A previsão da especialista era que, com o medicamento disponível, “à semelhança do que tem acontecido por toda a Europa e por todo o mundo, a grande maioria [dos doentes em Patisiran] serão trocados para Vutrisiran”.
Quando o Gerador contactou o Infarmed, o medicamento encontrava-se em fase final de aprovação. A autoridade do medicamento esclarecia então que todos os medicamentos a adquirir por entidades tuteladas pelo Ministério da Saúde são sujeitos à avaliação prévia hospitalar, um mecanismo que visa estabelecer as condições de aquisição do fármaco por parte dos hospitais do Serviço Nacional de Saúde (SNS). No email, de 2 de agosto, detalhava-se que “a avaliação farmacoterapêutica e farmacoeconómica do medicamento Vutrisiran para a indicação em apreço” estava já concluída, pelo que a “breve prazo” se aguardava a decisão final sobre o financiamento.
Contudo, a parte mais complexa e que mais determina os atrasos vem depois da avaliação: a negociação com o fornecedor. Quem o diz é Julian Perelman, vice-presidente, para a parte económica, da Comissão Executiva da Comissão de Avaliação das Tecnologias de Saúde (CATS), do Infarmed. A essa comissão compete a emissão dos pareceres finais para o Conselho Diretivo da autoridade do medicamento.
Segundo explica o especialista em Economia da Saúde, compete à EMA avaliar a segurança do medicamento, a sua qualidade e a sua utilidade terapêutica. Passado o teste europeu, tem início a avaliação clínica e económica em Portugal, sendo que a componente clínica assume prioridade sobre a económica. “É um grupo de médicos e farmacêuticos que vão avaliar se um medicamento é bom do ponto de vista clínico, o que significa melhor do que aquilo que já fazemos no Serviço Nacional de Saúde”, concretiza Julian Perelman durante uma conversa com o Gerador por videochamada. Se o parecer clínico for negativo, não se passa sequer à avaliação económica. Mas se for positivo, muito raramente haverá um chumbo por razões económicas, esclarece Perelman. Se a avaliação económica determinar que o medicamento é demasiado caro para os benefícios que apresenta, o Infarmed procurará negociar uma descida de preço com o fabricante. “E aí é uma negociação que pode se resolver em 15 minutos ou em seis meses, um ano”, exemplifica o especialista e Professor Catedrático da Escola Nacional de Saúde Pública. O processo negocial é feito entre o fornecedor e o Conselho Diretivo do Infarmed, com o apoio do Departamento de Avaliação de Tecnologias. Nesse processo, é negociado o montante de encargos, que engloba o preço e número de doentes que o SNS prevê tratar. Se se tratar um número de doentes mais elevado do que o inicialmente previsto, a empresa fica responsável pelo excesso.
A negociação inicia-se com o preço base praticado nos países de referência, definidos anualmente por despacho do membro do Governo responsável pela área da Saúde, tendo em conta “os países da União Europeia, face a Portugal, que apresentem ou um produto interno bruto per capita comparável em paridade de poder de compra ou um nível de preços mais baixo”. Atualmente, os países de referência são Espanha, Itália, França e Eslovénia, que já transitaram de 2023. Mas esse é apenas o preço base, por onde se inicia a negociação. Pode ainda haver negociação a nível hospitalar, com hospitais a conseguirem beneficiar de um preço mais baixo porque têm um volume elevado de doentes, porque já adquirem outros medicamentos à mesma empresa ou até pela participação em ensaios clínicos.
Uma consulta pela base de dados francesa permite-nos situar o Tafamidis 20 mg em 4162.500 euros por caixa, que dá para um mês de tratamento, ou seja, praticamente 50 mil euros por ano, e o Patisiran em cerca de 7208.330 euros por frasco (10 mg). A dose indicada são 0,3 mg por quilo, o que significa que um doente com 70 quilos precisará de 21 mg, pouco mais de dois frascos, o que situaria o tratamento em possivelmente mais de 15 mil euros por toma, ou seja, perto de 260 mil euros anuais considerando este peso. Na mesma base de dados francesa, encontramos um preço de 65096.340 euros para cada dose de 25 mg de Vutrisiran, a administrar a cada três meses. No final do ano, o custo ronda também os 260 mil euros.
Importa, contudo, ressalvar que, à semelhança do que acontece em Portugal, também nos outros países os valores finais praticados resultam de negociação e acordos de confidencialidade, pelo que estes valores apenas servem como ponto de partida, além de nos darem uma noção da diferença de custo entre os fármacos.
Condicionantes do preço
A avaliação clínica e a económica estão correlacionadas. Se os peritos clínicos determinarem que o novo medicamento é melhor do que a opção existente, terá Valor Terapêutico Acrescentado (VTA). Se essa mais-valia existir, ou seja, se o medicamento se revelar mais seguro, eficaz ou conveniente, o medicamento pode ser mais caro do que a alternativa existente. “Desde que o medicamento traga alguma mais-valia, mesmo que seja pequena, mesmo que seja numa dimensão muito específica, a empresa tem direito a pedir um preço superior”, explica Julian Perelman.
Negociar em conjunto e com transparência
A reduzida dimensão do mercado português é um entrave para que o país, sozinho, consiga aumentar o seu poder negocial. Se forem colocadas demasiadas dificuldades, as farmacêuticas não terão muito a perder em sair. Julian Perelman acredita que a solução passaria pela negociação conjunta, a nível da União Europeia ou de um conjunto de países dentro da União, à semelhança do que aconteceu com a vacina para a Covid-19.
Depois, acabar com a confidencialidade traria benefícios óbvios. No fundo, as empresas podem alegar estar a oferecer a Portugal as melhores condições negociais…e de seguida fazer o mesmo com qualquer outro país. “Não temos aqui nenhuma bitola. Não sabemos se estamos a negociar bem, se estamos a negociar mal, e impede qualquer tipo de concorrência”, resume o investigador. A par da transparência no preço, seria fundamental haver transparência quanto aos custos de desenvolvimento. “Estou habituado a falar com médicos, com gestores hospitalares, com pessoas inclusive do Infarmed, e todos repetem este argumento: é normal que seja caro porque se gasta muito em investigação e desenvolvimento e a investigação é muito cara. Então eu pergunto: quanto? E isso ninguém sabe”, aponta o investigador.
A este propósito, a Comissão Europeia tem em curso uma proposta de revisão da legislação farmacêutica, que inclui precisamente uma maior transparência relativamente ao financiamento público dedicado à investigação e desenvolvimento. O artigo 57.º da proposta de diretiva apresentada no âmbito deste pacote prevê, para o titular da autorização de introdução no mercado, ou seja, a empresa que disponibiliza o fármaco, a obrigatoriedade de declarar o montante de apoio público recebido recebido por quaisquer atividades de investigação e desenvolvimento relacionadas com o medicamento. Mas, para já, ainda é só uma proposta.




