O documento Consenso sobre Contraceção 2020, produzido em conjunto pelas Sociedade Portuguesa de Ginecologia, Sociedade Portuguesa da Contraceção (SPDC) e Sociedade Portuguesa de Medicina da Reprodução, agrega toda a informação que permite aos médicos e enfermeiros, que trabalham em planeamento familiar, seguirem as mesmas regras a nível nacional. As orientações são uma adaptação dos critérios internacionais à realidade portuguesa.
De acordo com a legislação nacional atual e no âmbito do Serviço Nacional de Saúde (SNS), devem ser garantidos os cuidados de saúde reprodutiva à população, sendo que o acesso às consultas de planeamento familiar é universal e gratuito. O direito ao planeamento familiar é garantido a todos pela Constituição da República Portuguesa e a lei determina que os métodos contracetivos sejam fornecidos gratuitamente nos centros de saúde e hospitais públicos.
Também a Associação para o Planeamento da Família (APF), no seu site, deixa claro que o planeamento familiar está baseado internacionalmente nos Direitos Humanos. Os direitos a decidir o número e o espaçamento de filhos que se deseja ter, à informação, à igualdade e à não discriminação encontram expressão nas declarações políticas e planos de ação internacionais.
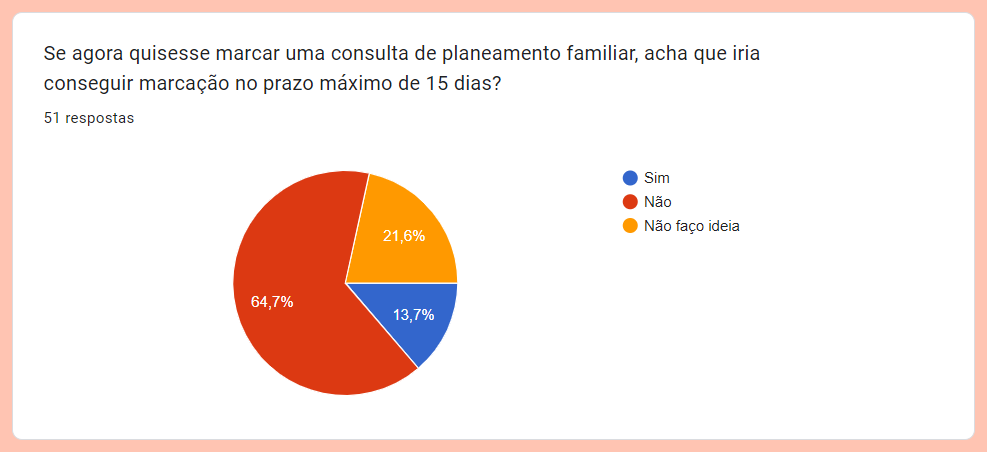
Em Portugal e no SNS, as consultas ocorrem nos cuidados primários de saúde. Em todos os centros de saúde devem existir equipas multidisciplinares que garantam o atendimento imediato em situações que o justifiquem e encaminhamento para consulta a realizar no prazo máximo de 15 dias, lê-se no site da APF, onde é ainda explicitado que o planeamento familiar deve promover uma vivência sexual gratificante e segura, prevenir a gravidez indesejada e reduzir o número de Infeções Sexualmente Transmissíveis (IST).
“As utentes devem ser informadas corretamente e de forma clara sobre os métodos de contraceção disponíveis, promovendo o profissional de saúde condições para uma opção individual e livre considerando a condição médica, as necessidades e as expectativas”: adverte o Consenso sobre Contraceção, que exorta os profissionais a estarem atualizados e informarem sistematicamente sobre uso correto, possíveis efeitos adversos e utilização simultânea de outros medicamentos.
«É importante que uma pessoa, quando recorre a uma consulta de planeamento familiar, veja as suas questões respondidas de forma clara e possa ter conhecimento dos vários contracetivos existentes, não ficando centralizada em um ou dois métodos porque naquele momento são os que estão disponíveis…» Quem o diz é Paula Pinto, psicóloga da APF, Instituição Particular de Solidariedade Social (IPSS) com finalidades de saúde, em conversa com o Gerador.
Também importa, além da avaliação clínica, a adesão ao anticoncecional: a mulher pode aderir melhor a um método de longa duração (por exemplo, que dure três anos dentro do corpo) em detrimento de um de toma diária, por variadas situações da sua vida e da tendência para se esquecer de tomar um comprimido sempre à mesma hora; ou pode adaptar-se melhor a um determinado tipo de composição e dosagem hormonal em vez de outro, ou mesmo preferir uma opção sem hormonas, atenta Paula. Porque estas questões têm, naturalmente, impacto na consistência do uso do método, na eficácia contracetiva e na sensação de confiança por parte da utilizadora.

Posto isto, quais são, então, os métodos contracetivos comercializados em Portugal?
Existem, em primeiro lugar, os métodos hormonais de curta duração, que são os mais conhecidos:
- pílula combinada: contracetivo oral que contém pequenas doses de duas hormonas: um progestativo e um estrogénio;
- pílula progestativa: contracetivo oral que contém apenas um tipo de hormona sexual feminina (progestativo), ou seja, não contém estrogénios;
- anel vaginal: anel flexível e transparente contendo uma pequena quantidade de duas hormonas sexuais femininas que se libertam lentamente para o sangue;
- adesivo: adesivo pequeno e fino que se coloca sobre a pele, libertando duas hormonas: um estrogénio e um progestativo.
Existem mais métodos hormonais, mas de longa duração:
- implante: contracetivo reversível que pode prevenir a gravidez por um período de até três anos, composto por um pequeno bastonete de plástico macio e flexível que apenas contém progestativo;
- injeção: contracetivo reversível que contém apenas um progestativo, idêntico à hormona natural da mulher;
- sistema intrauterino (SIU): contracetivo reversível libertador de levonorgestrel, sendo um pequeno dispositivo em forma de T que é inserido no interior do útero por um médico.
- Temos, do mesmo modo, o dispositivo intrauterino (DIU), igualmente um pequeno dispositivo em forma de T inserido no interior do útero por um médico, mas de cobre e não hormonal.
Também bem conhecidos, por serem os únicos que protegem contra as IST, temos os métodos de barreira:
- preservativo masculino: invólucro delgado que reveste o pénis ereto e forma uma barreira entre o esperma e a vagina;
- preservativo feminino: invólucro delgado que se coloca na vagina e atua formando uma barreira que mantém o esperma fora da vagina, prevenindo a gravidez.
As mulheres podem, ainda, preferir o método da gestão do período fértil, que consiste em evitar relações sexuais sem proteção durante o período fértil.
Por fim, as pessoas têm a liberdade de optar por um anticoncecional definitivo:
- método cirúrgico de vasectomia: anticoncecional permanente que implica um procedimento cirúrgico simples, onde o médico corta e sela ou laqueia os canais deferentes;
- método cirúrgico de laqueação de trompas: anticoncecional irreversível que implica uma intervenção cirúrgica, consistindo na oclusão das trompas de Falópio, que é realizada por corte, selagem ou bloqueio.
Para saberes mais sobre cada método, espreita o site contraceção.pt, desenvolvido pela APF, a SPDC e a empresa Organon, que contém informação detalhada sobre todos os métodos e até um comparador interativo das diferentes opções.
Dos métodos listados, todos são disponibilizados de modo gratuito no SNS? Quase todos, sim, o único que não está disponível gratuitamente, nos centros de saúde e hospitais, é o adesivo, mas o motivo prende-se com o facto de a empresa que o comercializa não ter concorrido ao concurso dos métodos contracetivos, explica a presidente da SPDC, Fátima Palma, ao Gerador. Já o anel vaginal não existe na Administração Regional de Saúde (ARS) de Lisboa e Vale do Tejo, mas nas outras ARS existe.
Além disto, não estão disponíveis gratuitamente algumas pílulas mais recentes, nomeadamente as que têm estrogénios mais parecidos com os da mulher (bioidênticos), e algumas pílulas combinadas usadas para tratamento da acne.
Dos métodos contracetivos modernos e dos outros que existem em Portugal, quase todos têm representação a nível dos métodos disponíveis gratuitamente, esclarece Fátima.
Dentro dos métodos hormonais, os de longa duração são os que apresentam “melhor relação custo-benefício”
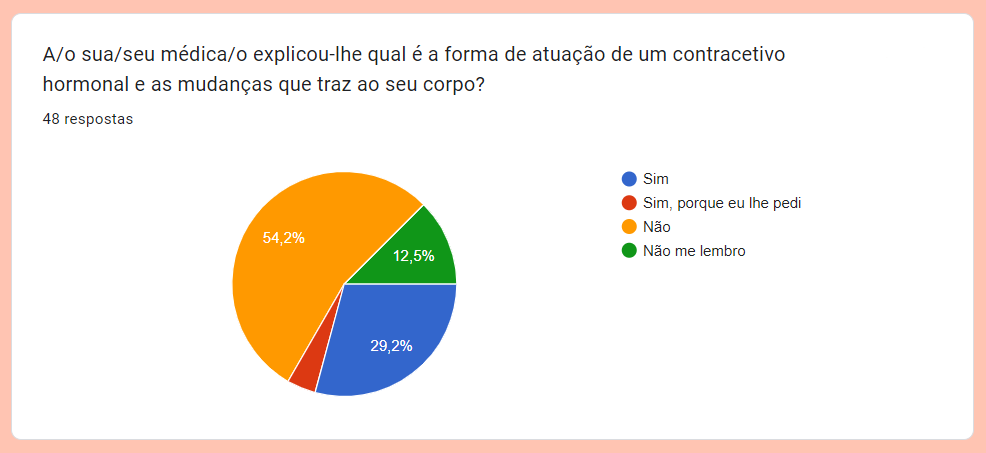
O Gerador quis averiguar se os objetivos destas consultas, alguns já expostos acima, estão a ser transpostos para a realidade dos utentes. Para isto, desenvolvemos um formulário para recolher testemunhos de consultas de planeamento familiar, onde obtivemos 80 respostas. Apenas as pessoas que já tenham tido alguma consulta pelo SNS respondiam às perguntas relativas às consultas em si, sendo que das pessoas que nunca tiveram alguma consulta pelo SNS, apenas ficámos com o registo do seu género e se já tiveram alguma consulta de planeamento familiar na sua vida. Das 80 respostas, 51 pessoas tiveram, pelo menos, uma consulta pelo SNS e, portanto, é este o valor que conta para a análise seguinte. É, ainda, importante referir que são 48 pessoas do género feminino e 3 do género masculino.
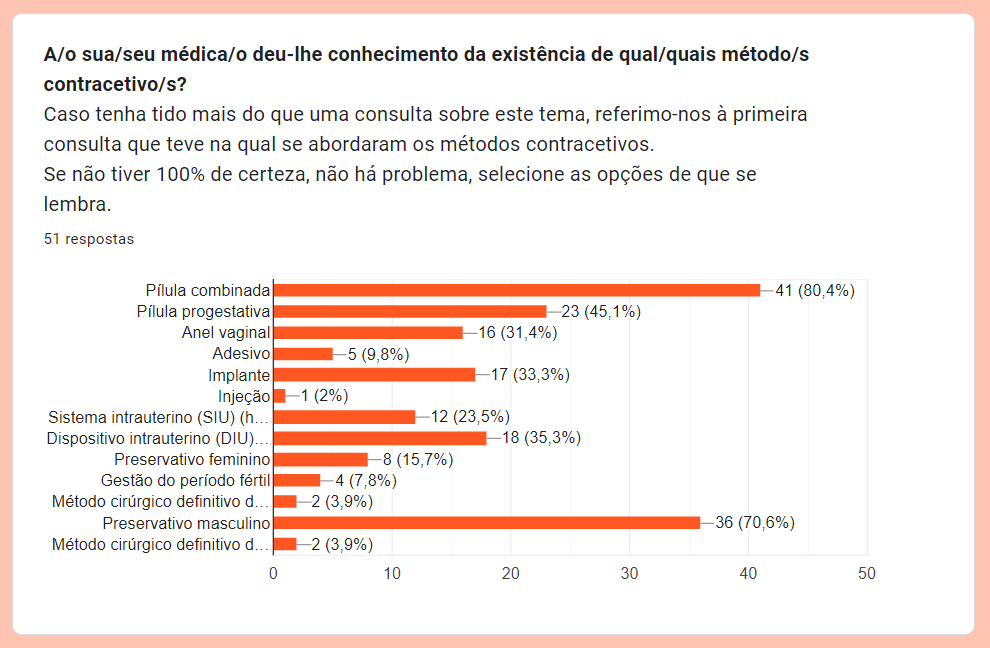
Como é possível ver neste gráfico resultante do formulário, os médicos não deram a conhecer aos utentes todos os métodos na sua primeira consulta, sendo que a pílula combinada e o preservativo masculino têm uma preponderância significativa sobre os restantes anticoncecionais. Ao analisar apenas as mulheres com menos de 30 anos (à data da resposta ao formulário) – 22 mulheres –, foi dada a conhecer a pílula combinada a um total de 19, ao passo que o DIU, exemplo de um método não hormonal de longa duração, foi revelado a apenas 7 utentes.
Na sua página sobre planeamento familiar, o Instituto Português do Desporto e Juventude (IPDJ) nomeia que estas consultas devem oferecer esclarecimento de dúvidas sobre a forma como o corpo se desenvolve e como funciona em relação à sexualidade e à reprodução; informações sobre anatomia e fisiologia da sexualidade humana e função reprodutiva; informação completa, isenta e com fundamento científico sobre todos os métodos contracetivos. Mas não tem sido sempre assim, de acordo com os testemunhos que recebemos.
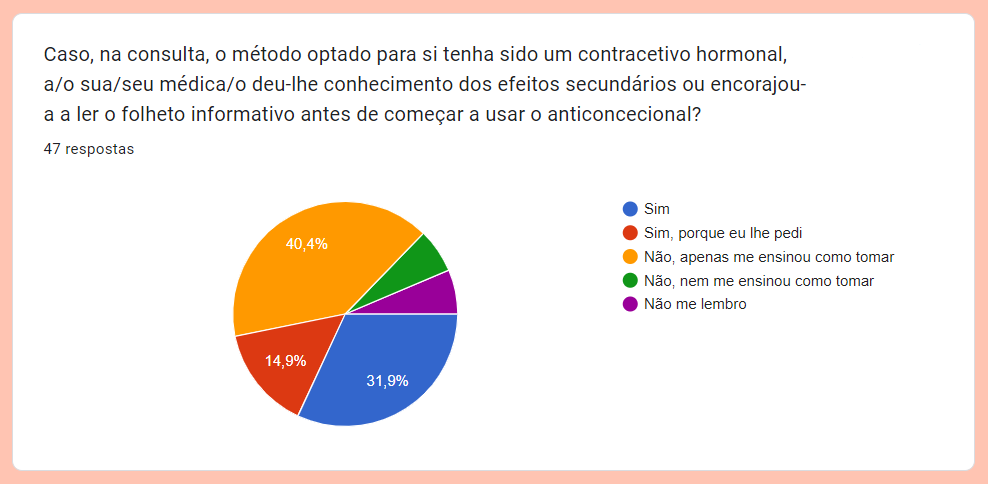
“Pouca informação é dada sobre as pílulas, especialmente sobre os seus efeitos secundários. E quando perguntamos sobre eles, falam connosco como se estivéssemos a dramatizar, como se fossemos hipocondríacas”, escreveu uma mulher na faixa dos 22−25 anos de idade, na pergunta deixada em aberto para as pessoas poderem contar as suas experiências, no formulário. “Na consulta de planeamento familiar, passaram a pílula e nada mais. Cá alertar ou informar… Isso não existiu nas minhas consultas”, relatou outra mulher na faixa dos 40−49 anos.
Na orientação da DGS sobre disponibilidade de métodos contracetivos, a mais recente datada de 2015, é possível ler que a distribuição gratuita “é mais custo-efetivo comparativamente com o regime de comparticipação”. Neste enquadramento, “a lista nacional de contracetivos para disponibilização gratuita no SNS tem sido progressivamente alargada”, no sentido de permitir uma escolha adaptada a um maior número de utentes e garantir a liberdade de escolha e maior adesão à terapêutica.
A literatura tem vindo a dar uma granderelevância aos métodos reversíveis de longa duração − onde se incluem o implante, o SIU e o DIU − dada a sua elevada eficácia e os níveis de continuidade, lê-se na orientação de 2015. “Na realidade, tem havido uma chamada mudança de paradigma”, estendendo as indicações para estes métodos a mulheres de todas as idades, inclusive às adolescentes.
Ainda assim, uma mulher entre os 22 e 25 anos deixou este testemunho no formulário: “Acho que seria importante que os médicos fossem mais atualizados nalguns temas. Por exemplo, já ponderei colocar o DIU e foi-me dito pela médica que não seria possível porque sou nulípara” (quem nunca pariu). “A Organização Mundial de Saúde recomenda o uso de DIU em adolescentes. No entanto, a maioria dos médicos recusa colocá-lo em mulheres sem filhos, sem sequer perceber se existe alguma condição clínica que impeça” a sua colocação, afirmou ainda esta mulher.
Efetivamente, no Consenso sobre Contraceção, o DIU só não é elegível para mulheres com situações médicas específicas, sendo, sim, uma opção para utentes que pretendam uma contraceção de longa duração, reversível e sem hormonas. “O aconselhamento adequado (incluindo informação sobre benefícios contracetivos e não contracetivos, riscos e efeitos indesejáveis) parece aumentar a aceitação da contraceção intrauterina [DIU e SIU] nas mulheres que não desejam uma gravidez a curto prazo incluindo adolescentes e nulíparas”, afirma mesmo o Consenso.
Também a SPDC atenta as mulheres que os métodos de longa duração podem ajudar a reduzir o número de gravidezes não desejadas, tendo em conta que a sua eficácia não depende da utilizadora e só podem ser administrados por um médico. Além disso, dentro dos contracetivos hormonais, os de longa duração são os que apresentam “maior eficácia e melhor relação custo-benefício”.

Não esquecendo de referir a contraceção de emergência, está garantida a sua acessibilidade através do SNS e da venda livre em farmácia e em estabelecimentos autorizados à venda de medicamentos. A orientação da DGS nota que a ‘pílula do dia seguinte’ pode ser usada por todas as mulheres, “mesmo as que têm contraindicação para contraceção oral continuada”. Mas, além desta opção, existe a possibilidade de usar o DIU como contracetivo de emergência, até ao 5º dia após a relação não protegida: tem uma eficácia superior à ‘pílula do dia seguinte’ e permite o início concomitante de um anticoncecional de utilização regular.
“Em Portugal, o ónus da contraceção é colocado na mulher”
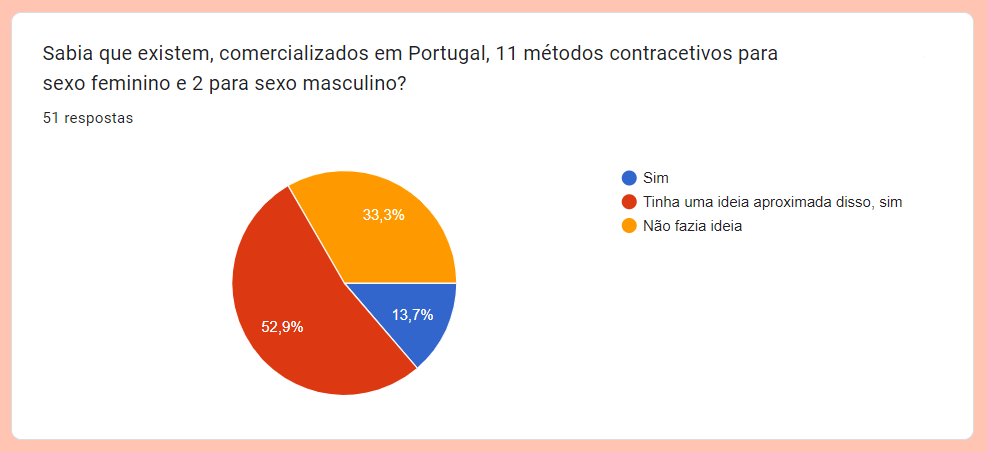
Em suma, dos métodos contracetivos comercializados em Portugal, são 11 destinados ao sexo feminino e dois ao masculino, o que parece indicar que a ciência tem encarado a responsabilidade de não engravidar como uma função que compete mais ao sexo feminino do que ao masculino.
“Cerca de 99 % das consultas de planeamento familiar são frequentadas só por mulheres, há muito poucos homens a ir às consultas, porque, em Portugal, o ónus da contraceção é colocado na mulher”, explica a presidente da SPDC, associação com fins científicos, privada e sem fins lucrativos, em conversa com o Gerador. Basicamente, “as consultas são dirigidas a quem vai lá”. Também há muitas mulheres que fazem consultas de rotina no/a seu/ua médico/a ginecologista e acabam por abordar aí os anticoncecionais.
Mesmo relativamente aos preservativos masculinos, a maior parte dos jovens e adultos do sexo masculino não os vão buscar ao centro de saúde, “muitas vezes são as companheiras que trazem para casa”. E se um homem quiser ir ao centro de saúde buscar preservativos para usar durante, por exemplo, seis meses – o tempo normalmente equivalente à quantidade de pílulas que uma mulher traz de uma consulta de planeamento familiar – pode? “Acredito que seja difícil”, diz Fátima, “os preservativos vêm por remessas dos armazéns, por isso acredito que não possa ir toda a gente pedir preservativos” para esse tempo.

Em Portugal, o preservativo masculino é o segundo método mais usado na faixa mais jovem, mas nos outros grupos etários não é dos métodos mais recorrentes, revela a médica ginecologista. Há países em que é extremamente usado, como Espanha e Japão, este último o país em que se utiliza mais o preservativo masculino: lá, “o ónus da contraceção provavelmente estará no homem”.
Mas há muitas culturas em que a responsabilidade fica no campo da mulher. Isto estará relacionado com as características da população, os hábitos e «alguns obstáculos que existem ao avanço de uma contraceção hormonal masculina», considera Fátima. “Claro que, mesmo em relação à mulher, também ainda não apareceu um contracetivo ideal.” Na verdade, contrariamente ao panorama da investigação clínica, em que os trabalhos são voltados para o homem e depois há uma adaptação à mulher, “a contraceção é a única área em que os trabalhos versaram essencialmente sobre as mulheres”, esclarece.
A especialista defende um maior investimento em métodos que aliem a eficácia contracetiva à prevenção das IST, porque até agora só existem os preservativos. “Provavelmente, num destes dias vai ter de se fazer uma reviravolta na investigação e tentar-se mais este tipo de métodos.”

Ao formulário do Gerador, das 66 pessoas que se identificam como mulheres a responderem, 55 já tiveram alguma consulta de planeamento familiar na sua vida (seja pelo SNS ou não), ao passo que, das 13 pessoas cuja identidade de género é a masculina, apenas quatro tiveram alguma consulta.
Paula Pinto esclarece que as consultas são destinadas a todas as pessoas em idade fértil. Por vezes, isto não está muito claro e “ainda existe a ideia de que a consulta de planeamento familiar é destinada só às mulheres, mas não”, devendo ser do conhecimento de todas as pessoas o facto de que podem recorrer a estas consultas, que se destinam inclusive a casais que podem ir em conjunto.
Relativamente ao modo de funcionamento das consultas, a psicóloga da APF explica que a prescrição do anticoncecional é feita por um/uma médico/a e, posteriormente, o aconselhamento no planeamento familiar é, muitas vezes, feito por um/uma enfermeiro/a, principalmente no caso da pílula: como não requer qualquer procedimento médico, a continuidade do método é, por regra, acompanhado pela enfermagem. Um método de longa duração já requer um controlo médico.
O procedimento de marcação das consultas “provavelmente nem é semelhante para todos os centros de saúde” vai depender dos recursos que têm e da gestão que desenvolvem. “Por regra, fica marcado de uma consulta para a outra.”

Na APF, existem linhas telefónicas de apoio sobre saúde sexual e reprodutiva para as quais as pessoas podem ligar a pedir aconselhamento confidencial. Paula dá exemplos de alguns pedidos que chegam à associação: podem não ser o reflexo da realidade nacional, mas são na mesma episódios a ter em conta.
“Existem mulheres que nos procuram porque tentaram marcar consulta de planeamento familiar e lhes disseram que não estavam a fazer agendamento e só passados três meses é que deveriam ligar novamente, ou que não tinham médico disponível naquele momento.” Chegam também relatos de mulheres que ligam “preocupadas”, porque usam um método de longa duração e quando chega a altura de o substituir (por exemplo, o implante), não conseguem agendamento e dizem-lhes que só têm consulta dali a quatro meses.
A nível mundial, um terço das mulheres que tomam a pílula não a usam como contracetivo
Este ano, a SPDC assinalou o Dia Mundial da Contraceção, a 26 de setembro, com o lançamento do site Contraceção, Eu Escolho, com o objetivo de melhorar a literacia em saúde sexual, em conjunto com a empresa farmacêutica Gedeon Richter Portugal e com a Associação Portuguesa de Medicina Geral e Familiar (APMGF). Neste site, é possível visualizar duas entrevistas conduzidas pela jornalista Catarina Jerónimo.
A primeira entrevista foi feita a Fátima Palma. Na mesma, a presidente da SPDC explica que os primeiros contracetivos, aparecidos em 1960, têm nada que ver – em termos de concentrações hormonais e inclusive das hormonas em si que os constituíam – com os contracetivos que temos hoje em dia em Portugal e no resto do mundo. Aliás, em Portugal, só existem pílulas de baixa dosagem hormonal. “A indústria e a investigação científica têm sido no sentido de cada vez haver menos efeitos adversos nas mulheres que queiram continuar a tomar estrogénios e progesterona (a clássica pílula).”
Porque há muitas mulheres a valorizarem os atributos não contracetivos resultantes do uso da pílula, afirma a médica, principalmente o controlo do ciclo e da “dor associada à menstruação”, a diminuição do fluxo menstrual e o controlo de todos os sintomas relacionados com o ciclo menstrual e a parte hormonal naturais da mulher. “Isto é um atrativo tão potente que já foi determinado que, anível mundial, cerca de um terço das mulheres que tomam a pílula não a usam como anticoncecional, mas sim por causa destes benefícios não contracetivos.”
A ginecologista considera ser muito importante perceber, tendo em conta “os receios que se têm instalado em relação à utilização de hormonas”, que estas hormonas “são um substituto das nossas”: com a pílula, a mulher não tem ovulações, pelo que a produção hormonal dos ovários se reduz bastante, e são as hormonas contidas na pílula que vão substituir esta produção de estrogénios e progesterona.
As hormonas da pílula podem, ainda, “prevenir e melhorar a mortalidade das mulheres no geral, nomeadamente a relacionada com a parte oncológica”, sendo que há uma grande redução da incidência e da mortalidade por cancro do ovário, por cancro do endométrio e, inclusive, por cancro colorretal em quem toma este anticoncecional.
A segunda conversa foi com Ana Aroso, presidente da Delegação Norte da APF, da qual também há ideias a destacar. A contraceção da mulher deve ser reavaliada ao longo da vida tendo em conta vários fatores, alerta a ginecologista. Em primeiro lugar, às vezes, os médicos usam formulações com níveis de estrogénios mais altos nas jovens, já que estas, além de quererem um anticoncecional seguro, pedem para resolver problemas como o excesso de pilosidade ou a “dor violenta durante o período menstrual (dismenorreia)”. Conforme os seus problemas vão sendo resolvidos e vão ficando mais velhas, “a ideia é fazer uma contraceção com as mais baixas dosagens e os menores efeitos colaterais”.
Além disto, há sempre que ter em atenção os hábitos da mulher, pois podem surgir contraindicações a partir daí. “Eu relembro isto que é sempre muito importante: uma mulher que não tenha conseguido deixar de fumar até aos 35 anos, e sabendo que o tabaco e a pílula podem acarretar um aumento de risco do enfarte do miocárdio, temos de substituir o contracetivo combinado” para um método sem estrogénios.
Por fim, tem de se considerar o próprio desejo da mulher. Se não quiser ter mais filhos ou, pelo menos, não o quiser nos próximos anos, pode usar contracetivos de longa duração.
É esta a vantagem das consultas de planeamento familiar, regozija-se Ana, pois “nós funcionamos como clínicos gerais da mulher”: vamos avaliando o aumento de peso, as tensões arteriais, o despiste de diabetes, de obesidade, de tabagismo, de alcoolismo, de doenças endócrinas, os rastreios de cancros, etc.. E este despiste de possíveis situações da saúde da mulher pode levar à troca do contracetivo. “Devemos alertar as mulheres nestas consultas”: sempre que ela achar que possa ter surgido algo diferente, procurar o médico para ajustar o anticoncecional.
Pegando nas menções a dores menstruais em ambas as entrevistas, vale introduzir outro testemunho deixado no formulário do Gerador. “Dores menstruais foram desvalorizadas em consultas e durante ecografias”. A suspeita de endometriose, por autodiagnóstico, foi confirmada por ressonância magnética “porque procurei ajuda alternativa ao centro de saúde”, relatou uma mulher na faixa dos 26–29 anos. “Há muita falta de informação na comunidade médica relativamente a este tema”, considera esta utente.
À questão “Qual/quais o/s método/s contracetivo/s que usa ou que já usou alguma vez? Selecione todos aqueles que já utilizou ou que utiliza atualmente e apenas os métodos que foram utilizados por si e não por outras pessoas envolvidas nas suas relações”: das 48 mulheres, 35 selecionaram a pílula combinada e 16 a pílula progestativa. Todos os outros métodos relativos ao sexo feminino obtiveram menos de 7 seleções, sendo que a injeção e a laqueação de trompas não tiveram a seleção de qualquer mulher.
A pílula combinada é o método mais utilizado pelas mulheres portuguesas
O Consenso sobre Contraceção mostra-nos a percentagem de mulheres com uma gravidez não planeada durante o primeiro ano de uso, correto, de um método de contraceção, sendo que o mais eficaz é o implante – 0,05 % – e os menos eficazes o preservativo feminino e o método natural “dias standard” (sendo que existem outros tipos de método natural de gestão do período fértil) – 5 %.
É, ainda, possível analisar a percentagem de mulheres que mantêm o método ao fim de um ano de utilização. Aqui, o implante atinge 84 %, sendo que, opostamente, o preservativo feminino é o que menos convence as mulheres, com 41 % a continuarem o seu uso.
Tendo em conta a quantidade de pessoas que tomam a pílula − a pílula combinada é o método mais utilizado pelas mulheres portuguesas −, vale também olhar para os seus números, sendo que, neste caso, são agrupadas a contraceção oral combinada e progestativa: 0,3 % das mulheres engravidaram e 67 % mantiveram o seu uso.
Agora, olhando para os exames que são necessários antes de se iniciar um contracetivo, o Consenso fornece uma recomendação para a população geral e saudável, sendo que as mulheres portadoras de doenças crónicas podem necessitar de testes acrescidos. Existem vários exames mencionados, mas apenas alguns são considerados imprescindíveis (classe A) ou que contribuem significativamente para o uso seguro do método mas cuja implementação depende das condições de funcionamento dos serviços (classe B). Ora, para a contraceção hormonal combinada, a progestativa oral e injetável e o implante basta uma avaliação da tensão arterial (B). Já para o DIU e o SIU é necessário um exame ginecológico (A).
Uma mulher, atualmente na faixa dos 30−39 anos, relatou que com o médico de família que tinha anteriormente teve uma reação à pílula combinada –“inchei estupidamente” – e a resposta que obteve é que deveria continuar a tomá-la. “Óbvio que deixei a pílula nesse momento e nunca mais ninguém me convenceu a tomá-la de novo. Eu sentia-me mal, com dificuldade em mexer-me e sem fôlego.” “Senti que houve sempre uma tentativa de impingir métodos hormonais sem grande consideração pela anamnese do paciente e pela predisposição deste”, contou, no formulário do Gerador.
Também outra mulher, esta com 26−29 anos, descreveu uma experiência negativa com estas consultas: “Tive implante durante três anos e quando quis tirar, fui tratada de forma paternalista quando disse que não queria sair da consulta com outro método contracetivo hormonal (tinha já 26 anos e, não que importe, mas um curso superior e mestrado). Fui algo ridicularizada por não achar normal não ter menstruação durante três anos (resultado do implante). Não uso qualquer contracetivo hormonal por ter percebido sozinha que sou afetada psicologicamente pelas hormonas artificiais. Tive de ser sempre muito autónoma na pesquisa desta informação”.
Foi há 15 anos a legalização da interrupção da gravidez a pedido da mulher
Posto tudo isto, é importante reforçar que nenhum método contracetivo tem 100% de eficácia, e é aqui que entra o direito à interrupção de uma gravidez não desejada, que, atente-se, não é um método contracetivo.
Mas, antes disso, em primeiro lugar, existe o aborto espontâneo, que consiste na paragem de uma gravidez devido a ocorrência acidental ou natural. A maioria tem origem numa incorreta replicação dos cromossomas e/ou em fatores ambientais, clarifica a APF.
Já o aborto induzido é um processo usado para interromper uma gravidez, sendo por isso denominado Interrupção Voluntária da Gravidez (IVG), sendo um procedimento médico seguro e com reduzidos riscos para as mulheres.
Apenas em 2007, após um referendo nacional, foi incluída na lei portuguesa a possibilidade de se realizarem interrupções de gravidez a pedido das mulheres (tema sobre o qual o Gerador fez uma grande reportagem que podes ler, aqui).
Atualmente, a interrupção pode ser realizada por variados motivos de saúde, tanto para a grávida como para o nascituro; caso a gravidez tenha resultado de crime contra a liberdade e autodeterminação sexual, nas primeiras 16 semanas; ou simplesmente por opção da mulher, nas primeiras 10 semanas. Esta última causa constituiu 95,8 % do total das interrupções realizadas em 2018, segundo o Guia Prático de Educação para a Sexualidade − desenvolvido pela Associação Nacional de Estudantes de Medicina e a APF em 2021.
Antes desta legislação, apenas se permitia a interrupção voluntária em casos de perigo de vida da mulher, perigo de lesão grave e duradoura para a saúde da mulher, em casos de malformação fetal e em situações de crime contra a liberdade e autodeterminação sexual da mulher.
Desde 2011 que o número anual de IVG apresenta uma consistente tendência decrescente, verificando-se uma redução de 27 % das interrupções realizadas por opção da mulher e de 24 % das IVG por todos os motivos (dados disponíveis até 2018), segundo o Guia Prático.
Em Portugal, quando uma mulher suspeita estar grávida, pode fazer um teste à urina – comprar na farmácia ou no supermercado e realizar em casa, ou fazer diretamente na farmácia (mais económico) – 3 semanas após a relação de risco ou no 1º dia após falta da menstruação; ou fazer um teste sanguíneo 15 dias após a relação de risco, de acordo com a APF.
Se a mulher quiser interromper a gravidez, deve dirigir-se ao centro de saúde ou ao hospital e pedir uma consulta de interrupção de gravidez, ou recorrer a uma clínica privada reconhecida oficialmente, para que seja marcada a chamada consulta prévia no período máximo de cinco dias. Em estabelecimentos de saúde públicos, o processo de IVG não tem qualquer custo para as mulheres.
Nesta consulta prévia, a mulher pode escolher o método de interrupção que quiser em conjunto com o médico. É determinado o tempo de gestação através de ecografia e é entregue à mulher o impresso Consentimento Livre e Esclarecido, que deverá ser lido, assinado e entregue até à data de realização da IVG, até à qual terá de decorrer um período mínimo de reflexão de três dias.
Ainda segundo a APF, as estatísticas anuais publicadas pela DGS revelam que o mais comum no SNS é a prática do método medicamentoso, sendo que nos serviços privados é o médico cirúrgico o mais usual.
Todas as consultas de interrupção de gravidez são, por imposição legal, realizadas apenas por profissionais “não objetores de consciência”. A APF explica que se por algum motivo, ao longo do processo, a mulher encontrar um profissional que não concorde com a interrupção de gravidez, este tem a obrigação de informá-la e indicar-lhe, de imediato, outros técnicos aos quais ela possa recorrer.
À associação, refere Paula, chegam dúvidas de mulheres acerca do local aonde se devem dirigir para realizar a IVG; relatos de dificuldades em estabelecer contacto telefónico quando existe a indicação de que a mulher não precisa de se dirigir ao centro de saúde para marcar a consulta prévia, mas depois não atendem o telefone; e também situações, pontuais, em que os centros de saúde não deram uma resposta concreta do sítio aonde a mulher se deve dirigir, por falta de informação.

“Ideologia de género, patriarcal” em propostas para políticas de saúde
Pegando neste ponto das IVG, vale relembrar o caso de maio deste ano, quando o Grupo de Apoio Técnico à Implementação das Políticas de Saúde propôs introduzir o indicador “ausência de IVG” nos critérios de avaliação de desempenho dos profissionais das Unidades de Saúde Familiar (USF). A boa avaliação de desempenho reflete-se posteriormente num valor adicional ao ordenado-base dos clínicos.
Ora, este caso gerou imensa contestação pela possibilidade de potenciar situações em que as mulheres fossem alvo de aconselhamento e/ou pressão para não realizarem uma IVG, uma vez que seria penalizadora para a/o médica/o, alertava também a APF numa declaração. “Os profissionais de saúde têm o dever de prestar” assistência adequada, “no entanto, nunca poderão ser responsabilizados pelas escolhas das suas utentes e por limitações comuns dos métodos contracetivos utilizados”.
A APF recordava ainda que “tem denunciado em vários momentos a insuficiência” dos cuidados de saúde sexual e reprodutiva e como esta insuficiência “compromete os indicadores nacionais” de saúde e, sobretudo, de qualidade de vida das pessoas que dos cuidados necessitam e aos quais têm direito; cuidados estes, precisamente, “cruciais para a prevenção de gravidezes indesejadas”.
Além disso, a proposta também adicionava a existência de IST nas mulheres nos critérios de avaliação, mas não considerava a monitorização de IST nos homens, o que “constitui uma clara discriminação de género que a APF considera inaceitável”.
Também a APMGF considerava na altura que “a ideologia de género, patriarcal, inerente a estas medidas é inaceitável”. Aliás, a associação lembrava que o número de IVG tem vindo sucessivamente a decrescer e que desde 2011 não há qualquer registo de morte de mulher por IVG.
Os dois indicadores foram depois retirados da proposta de revisão de funcionamento das USF.

Ainda que não pela via proposta pelo Grupo Técnico, efetivamente prevenir as Infeções Sexualmente Transmissíveis é outra parte importante do planeamento familiar. Como se transmitem e como saber se temos estas infeções?
Segundo a APF, as IST são infeções que passam de umas pessoas para as outras durante as relações sexuais, provocadas por bactérias, vírus e parasitas que estão no sangue, sémen e outros líquidos corporais ou à superfície, na pele e mucosas da zona genital. Ou seja, são transmitidas quando se faz sexo vaginal, anal ou oral ou apenas por contacto pele com pele. A transmissão é facilitada se não for usado preservativo e se a pessoa tiver vários parceiros sexuais ao longo do tempo, explica a associação.
A APF lembra que as IST são frequentes e constituem um problema de saúde pública, pelas doenças que provocam e complicações que podem ocasionar. É, portanto, necessário existir uma constante consciencialização por parte dos profissionais do planeamento familiar para a maior prevenção possível, ainda para mais tendo presente que, habitualmente, as infeções não dão queixas durante meses ou mesmo anos mas podem transmitir-se a outras pessoas.
Algumas IST podem provocar doenças ou complicações graves, como cancro do colo do útero, do pénis ou do ânus e infertilidade. O diagnóstico e tratamento no início da infeção são fundamentais para uma cura sem complicações, pelo que é recomendada a realização frequente de rastreios, pelo menos de cada vez que se muda de parceiro/a sexual.
Jovens revelam grande desconhecimento acerca das IST
Em abril deste ano, foram apresentados os resultados do estudo A Educação Sexual dos Jovens Portugueses: Conhecimentos e Fontes, realizado, entre 2019 e 2021, pela APF, o Instituto de Ciências Sociais da Universidade de Lisboa e o Centro Lusíada de Investigação em Serviço Social e Intervenção Social da Universidade Lusíada.
O inquérito foi aplicado em 43 escolas do ensino secundário e técnico-profissional públicos, onde foram inquiridos alunos dos 10º e 12º anos, num total de 2 319 jovens, com uma média de 17 anos de idade.
Relativamente aos conhecimentos dos alunos sobre sexualidade, uma análise geral por “sexo” permite verificar que as pessoas do sexo feminino manifestam ter um maior conhecimento nas diferentes temáticas, com uma média entre as pessoas do sexo masculino de 15,9 respostas certas e uma média de 18 entre as pessoas do feminino.
Debrucemo-nos sobre o campo dos métodos contracetivos. A maioria (mais precisamente 43 % dos/as inquiridos/as) apresentaram um nível de conhecimento médio, com 3 a 4 respostas certas em 7 perguntas.
Questionados sobre o acesso a “alguns contracetivos”, 45 % acertaram, ou seja, consideraram que todas as respostas estavam corretas: só podem ser adquiridos com receita médica; estão disponíveis nos centros de saúde; podem ser comprados em farmácias; podem ser adquiridos por menores de 18 anos sem a permissão dos pais. 23 % optaram por “podem ser comprados em farmácia” em vez de “todas as respostas anteriores”.
No que diz respeito às regras de utilização do preservativo, 70 % dos/as jovens acertaram em que todas as hipóteses seriam verdadeiras: deixar espaço na ponta para o esperma; usar um novo em cada relação sexual; segurá-lo enquanto se retira o pénis da vagina; verificar a data de validade.
Na aferição da perceção de risco de gravidez na ausência de uso de métodos contracetivos, 41 % identificaram a opção correta – a mulher pode ficar grávida a qualquer altura do mês –, sendo de salientar que 21 % selecionaram não sei/não respondo.
Relativamente à pílula, apenas 33 % dos inquiridos do sexo masculino acertaram na questão, sendo que 26 % não sabiam/não responderam. Já das inquiridas do sexo feminino, 48 % identificaram a opção correta (tem de ser tomada durante 21 ou 28 dias para que faça efeito), sendo que 15 % pensaram que a pílula pode ser usada por qualquer mulher.
A respeito da contraceção de emergência, 23 % dos/as inquiridos/as optaram pela opção “é também chamada pílula abortiva” ao invés da opção correta: pode prevenir gravidezes indesejadas. Ainda assim, 56 % acertaram.
Debrucemo-nos, agora, sobre o campo das IST, onde a maioria (neste caso 59 %) dos/as jovens apresentaram um nível de conhecimento médio (3 a 4 certas em 7).
Tanto sobre a sífilis, como sobre a clamídia e o HPV (Vírus do Papiloma Humano), os/as jovens revelaram um grande desconhecimento, sendo que nas três questões a maioria selecionaram não sei/não respondo.
Relativamente ao melhor método para prevenção das IST, 85 % acertaram, identificando o preservativo como o mais eficaz. Já sobre o seu tratamento, 76 % identificaram a reposta correta – o tratamento é melhor se os dois parceiros forem tratados ao mesmo tempo – e 11 % não sabiam/não responderam.
Noutro campo do questionário, acerca do corpo, destaca-se a pergunta sobre a sexualidade, onde 55 % responderam corretamente – faz parte de cada ser humano desde que nasça até que morra –, mas 10 % acharam que a sexualidade tem uma idade específica para começar e para terminar.
No campo dos sentimentos e sexualidade, também há que destacar a questão da homossexualidade, em que houve 12 % de jovens a considerarem que “é contrária à divisão natural entre os sexos”, ao invés da opção correta – é uma expressão da sexualidade humana – a qual 77 % selecionaram.
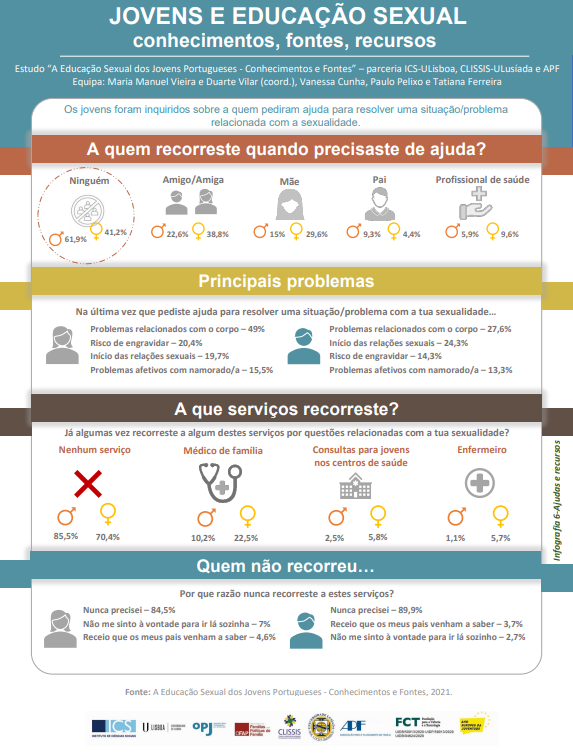
Na última parte do questionário, procurou-se averiguar a quem recorrem os/as jovens quando precisam de ajuda para a resolução de problemas ou o esclarecimento de dúvidas relacionadas com a sua sexualidade. Metade dos/as inquiridos/as afirmaram nunca ter pedido ajuda, 29 % tinham recorrido a uma amiga e apenas 8 % a um/a profissional de saúde (médico/a, psicólogo/a, etc.).
Quando interrogados sobre a razão pela qual recorrem aos serviços existentes relacionados com sexualidade, 43 % foram problemas relacionados com o seu corpo, 18 % dúvidas com o uso de métodos contracetivos e 13 % dúvidas sobre o acesso às consultas de planeamento familiar.
Por último, questionados sobre se as restrições associadas à covid-19 dificultaram o acesso a algum dos serviços de sexualidade, a maioria afirmou não ter necessitado de recorrer a qualquer um nos períodos de confinamento. Contudo, é possível verificar que 20 % das pessoas sentiram dificuldades no acesso ao/à médico/a de família e 13 % à consulta para jovens no centro de saúde.
No relatório anual de acesso a cuidados de saúde nos estabelecimentos do SNS de 2019, analisando os indicadores assistenciais nos cuidados de saúde primários, é possível ver que a taxa de utilização de consultas de enfermagem de planeamento familiar foi de 34,4 % e a de utilização de consultas médicas de planeamento familiar foi de 34,5 %. Fátima explica que estes dados, provavelmente, se referem ao universo total da população elegível para estes serviços, ou seja, apenas 34 % das pessoas elegíveis se deslocaram a uma consulta de planeamento familiar em 2019.
De 1 a 5, a maioria avalia com 2 o alcance de saúde sexual e reprodutiva com as consultas
No dia-a-dia, ouvem-se dezenas de mitos a circular pelas jovens sobre a pílula, que facilmente poderiam ser esclarecidos com uma leitura da bula ou uma pesquisa na Internet num site de saúde oficial. Alguns dos mitos, não só sobre a pílula, mas sobre os demais métodos contracetivos, constam das FAQ (questões frequentes) do Guia Prático de Educação para a Sexualidade, das quais destacamos:
- A pílula faz engordar? Não diretamente, mas pode, em alguns casos, aumentar o apetite.
- Devem ser realizadas pausas na toma da pílula? Não há necessidade de interromper a sua toma, exceto em casos muito específicos, como por recomendação médica ou por opção da mulher.
- É verdade que só se pode recorrer à contraceção de emergência duas vezes por ano? Não existe um número máximo para a sua toma. A 'pílula do dia seguinte' não prejudica a saúde da mulher nem a sua fertilidade futura, pelo que se poderá recorrer a esta sempre que necessário para evitar uma gravidez não desejada. Contudo, é importante lembrar que não substitui a contraceção regular, pelo que apenas deve ser usada após ocasiões inesperadas − por exemplo, em que o método tenha falhado − e não de forma sistemática.
Também acerca das IST circulam muitas informações que não correspondem à verdade, algumas esclarecidas por este guia:
- Posso adquirir uma IST ao usar uma sanita? Não existe evidência científica que demonstre esta relação de causa-efeito. Os microrganismos que causam uma IST geralmente não vivem muito tempo fora do organismo.
- Nunca tive um/a parceiro/a. Posso ter uma IST? O facto de nunca se ter tido um/a parceiro/a sexual não exclui a possibilidade de se ter contraído uma IST, uma vez que a sua transmissão pode ocorrer pela via materno-fetal ou via sanguínea, através da partilha de objetos cortantes, por exemplo.
- O VIH é uma infeção apenas de homens que têm sexo com homens ou em pessoas toxicodependentes? Não, qualquer pessoa pode ser infetada pelo vírus, não havendo tropismo do mesmo por qualquer grupo de pessoas.
Posto isto, é importante que os profissionais do planeamento familiar atualizem constantemente os jovens em relação aos mitos mais ouvidos e os encorajem a esclarecer as suas dúvidas em sites credíveis, já que muitas vezes eles/elas não têm esta iniciativa, ficando convencidos/as com o que ouvem na escola.
No entanto, no formulário do Gerador, uma mulher considera que “as consultas de planeamento familiar, como todas as consultas dos cuidados primários, estão demasiado condicionadas pelo tempo definido para a consulta, o que não permite aos médicos abordar toda a informação essencial à tomada de decisão consciente por parte do utente”. “A complementaridade das consultas com a disponibilização de documentação de apoio e a efetiva implementação das aulas de educação sexual nas escolas (não como uma matéria da disciplina de ciências, mas como uma disciplina complementar sem avaliação) é urgente, para que todos possam viver a sua sexualidade de forma saudável e plena”, opina esta utente.
“Ao longo da sua experiência de tantas gerações de mulheres com quem já se cruzou, o que é que mudou na saúde sexual e reprodutiva que queira destacar”, perguntava Catarina Jerónimo a Ana Aroso na entrevista mencionada acima. “Imenso! Desde aquela célebre frase que ouvíamos das mulheres nas consultas – quando o meu marido se serve de mim (referindo-se à atividade sexual) –, aos dias de hoje em que a mulher sabe que a vida sexual faz parte do bem-estar dela, lutando por esse bem-estar e procurando apoio quando as coisas não correm bem, vai uma distância medonha”, respondeu prontamente. A ginecologista considera que as consultas de planeamento familiar “ajudaram a viver a sexualidade de uma maneira diferente”: proativa, em que a mulher procura e precisa de sentir uma sexualidade gratificante. E a contraceção veio ajudar as mulheres “a separar um bocadinho o risco de procriar do prazer de gozar a vida sexual”, sem o medo da gravidez, o que trouxe “uma liberdade imensa”. Sobre a sexualidade feminina podes ler também esta reportagem do Gerador.

“Os médicos não estão preocupados com o nosso prazer”, criticou uma utente com 30–39 anos, acrescentando que “é desconfortável partilhar que sentimos dor nas relações sexuais e quando partilhamos, não é valorizado.” Houve, ainda, uma mulher na mesma faixa etária a deixar este testemunho: “Fui muito mal tratada nessa consulta, fui uma vez e jurei para nunca mais…”
Após todos os aspetos relativos às consultas de planeamento familiar já abordados, falta, naturalmente, tocar no ponto do planeamento da gravidez em si. No formulário do Gerador, uma mulher na faixa dos 39–39 anos deixou a sua experiência relativamente a esta situação: “Penso que as consultas de planeamento familiar também deveriam incluir o planeamento de gravidez. Da última vez que procurei consulta no SNS, era precisamente para preparar uma gravidez, mas isso não se enquadrava nos pressupostos da consulta. Acabei por realizá-la nesse âmbito depois de contactar a médica de família e só haver vaga para consultas de planeamento. Afinal, planear uma gravidez não é também um planeamento familiar?!”.
De facto, nos objetivos das consultas de planeamento familiar listados no site do IPDJ, estão presentes a preparação de uma maternidade e paternidade responsável; as informações sobre a gravidez; e o acompanhamento da gravidez e a preparação para o parto.

Por outro lado, outra mulher revelou: “Sinto uma pressão enorme pelos médicos para ter filhos na minha idade” (entre 30 e 39 anos). “Mais até do que dos meus pais ou de amigos já com filhos.”
A página da Direção-Geral da Saúde (DGS) − o organismo central do Ministério da Saúde − dedicada ao programa de saúde sexual e reprodutiva encontra-se em reestruturação há, pelos menos, um mês e meio. A DGS não respondeu aos pedidos de entrevista do Gerador.
Como foi possível perceber ao longo da reportagem, existem vários recursos online para te informares sobre cada método contracetivo ao pormenor. Após uma pesquisa, podes pedir aconselhamento à/ao tua/teu médica/o de família e escolher a opção mais indicada para o teu corpo. Para saberes ainda mais, podes ver o documento informativo da SPDC acerca das características dos principais contracetivos ou ver o vídeo que a APF fez a explicar o modo de funcionamento de cada método.
O formulário desenvolvido pelo Gerador foi criado utilizando a ferramenta Google Forms e esteve aberto a respostas entre os dias 11 e 28 de novembro. De acordo com os resultados obtidos, das 51 pessoas que já tiveram alguma consulta pelo SNS, 45,1 % tinham, à data da resposta ao formulário, entre 18 e 29 anos, 43,1 % entre 30 e 49 anos e 11,7 % tinham 50 ou mais anos.


